
O balão intragástrico tem sido indicado como alternativa terapêutica para pacientes com obesidade ou comorbidades associadas, especialmente quando há necessidade de redução de peso antes de procedimentos cirúrgicos ou quando tratamentos clínicos convencionais não apresentam resultados satisfatórios.
Apesar da indicação médica e do caráter terapêutico do método, não é incomum que pacientes enfrentem a negativa de cobertura pelos planos de saúde.
Em muitos casos, a recusa está relacionada à ausência do procedimento no Rol de Procedimentos e Eventos em Saúde da Agência Nacional de Saúde Suplementar (ANS), à interpretação contratual ou à alegação de finalidade estética.
No entanto, o entendimento dos tribunais tem reconhecido, em determinadas situações, que a cobertura pode ser devida quando houver indicação médica fundamentada e comprovação da necessidade clínica do tratamento.
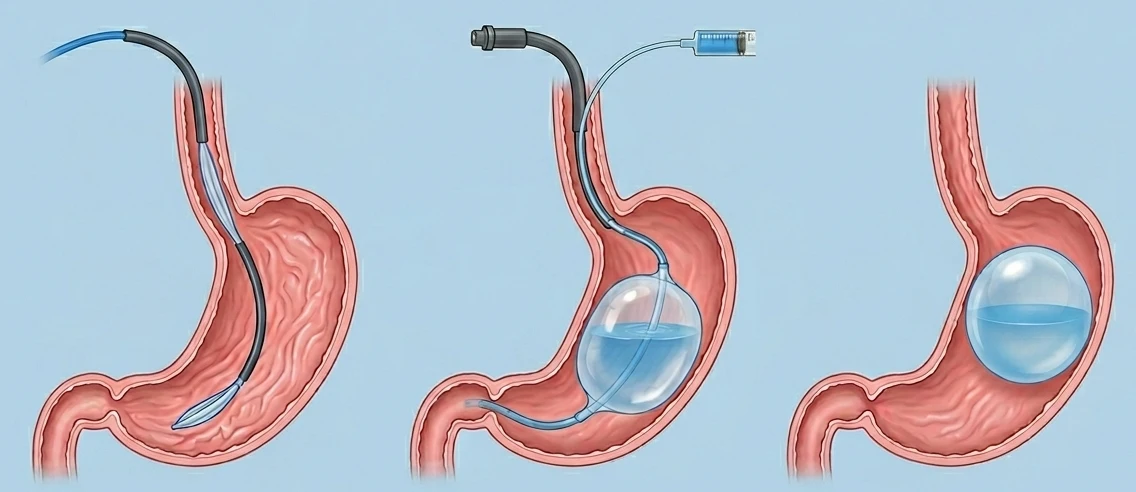
O balão intragástrico consiste na introdução endoscópica de um dispositivo de silicone no estômago, preenchido com solução líquida, com o objetivo de promover saciedade e auxiliar no controle do peso. O procedimento é realizado por endoscopia, geralmente em regime ambulatorial, sem necessidade de internação prolongada.
Assim, diante da negativa, é possível buscar esclarecimentos formais junto à operadora e avaliar as medidas cabíveis para obter o acesso ao tratamento prescrito, inclusive por meio da Justiça.
Aqui, esclarecemos questões frequentes sobre a cobertura do balão intragástrico:
 Para que serve o balão intragástrico - Foto: J Comp/Freepik
Para que serve o balão intragástrico - Foto: J Comp/Freepik
O balão intragástrico é um método terapêutico utilizado no tratamento da obesidade e do sobrepeso com comorbidades associadas.
O procedimento consiste na introdução, por endoscopia, de um dispositivo de silicone no interior do estômago, que é preenchido com solução líquida ou ar.
Ao ocupar espaço na cavidade gástrica, o balão promove sensação de saciedade precoce, contribuindo para a redução da ingestão alimentar e auxiliando no processo de perda de peso.
O método é considerado minimamente invasivo e, em regra, realizado em regime ambulatorial, sem necessidade de cirurgia aberta ou internação prolongada.
Ele pode ser indicado como parte de um tratamento multidisciplinar que envolve acompanhamento médico, nutricional e mudanças no estilo de vida.
De modo geral, o balão intragástrico é indicado para:
A indicação deve sempre partir de avaliação médica individualizada, considerando o quadro clínico do paciente, seus riscos e os objetivos terapêuticos do tratamento.
O valor do balão intragástrico, em média, varia entre R$ 7.000 e R$ 20.000, considerando o procedimento completo, incluindo avaliação médica, colocação endoscópica, acompanhamento multiprofissional e retirada do dispositivo.
No entanto, o preço do procedimento pode variar conforme a clínica, a cidade, o tipo de dispositivo utilizado e os serviços incluídos no tratamento.
Além do custo do balão, podem existir despesas adicionais com exames preparatórios, consultas e acompanhamento nutricional.
Diante desse investimento elevado, a cobertura pelo plano de saúde torna-se um fator importante para viabilizar o acesso ao tratamento quando há indicação médica e necessidade clínica comprovada, especialmente em casos de obesidade associada a riscos à saúde.
 Cobertura do balão intragástrico pelo plano de saúde - Foto: WangXiNa/Freepik
Cobertura do balão intragástrico pelo plano de saúde - Foto: WangXiNa/Freepik
Diante da recomendação médica fundamentada, é dever do plano de saúde cobrir a colocação do balão intragástrico.
A Lei nº 9.656/1998 determina que os planos de saúde devem cobrir o tratamento das doenças reconhecidas pela Classificação Internacional de Doenças (CID).
Assim, quando a obesidade e suas comorbidades exigem abordagem terapêutica específica, o procedimento indicado pelo médico pode ser considerado parte do tratamento necessário.
Embora o balão intragástrico não conste expressamente no Rol de Procedimentos da ANS, a Lei nº 14.454/2022 estabeleceu que a lista tem caráter taxativo mitigado.
Isso permite a cobertura de terapias não listadas quando houver indicação médica fundamentada e comprovação de eficácia científica, entendimento que vem sendo aplicado pelos tribunais.
Além disso, é importante ressaltar que cabe ao médico assistente definir o tratamento mais adequado ao quadro clínico do paciente, não podendo a operadora substituir a avaliação profissional por critérios administrativos.
Em caso de negativa, a orientação especializada pode auxiliar na análise das medidas cabíveis para buscar o acesso ao tratamento indicado.
A cobertura do balão intragástrico pelo plano de saúde é possível quando o dispositivo possui registro na Anvisa e há indicação médica fundamentada que comprove a necessidade clínica do tratamento.
O fato de o método ser recente ou tradicional não impede, por si só, a cobertura, desde que existam evidências de eficácia e justificativa médica adequada ao quadro do paciente.
A definição do tratamento e do método a ser utilizado compete ao médico assistente, responsável pela avaliação clínica individualizada.
Nesses casos, a operadora não pode substituir a conduta terapêutica por critérios meramente administrativos, devendo analisar a indicação à luz das normas regulatórias e das particularidades do caso.
A legislação que regula os planos de saúde determina a cobertura do tratamento das doenças reconhecidas pela Classificação Internacional de Doenças (CID).
Desse modo, quando o balão intragástrico é indicado pelo médico como parte necessária do tratamento da obesidade ou de condições associadas, a cobertura pode ser reconhecida.
O entendimento dos tribunais tem considerado que, havendo indicação médica fundamentada e necessidade clínica comprovada, a recusa baseada apenas em critérios administrativos ou contratuais pode ser considerada abusiva.
Nessas situações, a operadora deve avaliar a cobertura não apenas do dispositivo, mas também dos procedimentos relacionados à sua colocação, acompanhamento e retirada.
Os contratos de planos de saúde podem estabelecer critérios e limites de cobertura.
No entanto, cláusulas que restrinjam tratamentos necessários ao controle de doenças cobertas podem ser consideradas abusivas, especialmente quando há indicação médica fundamentada e necessidade clínica comprovada.
Em alguns casos, a negativa é justificada pela alegação de finalidade estética ou por interpretações contratuais restritivas.
Contudo, essas justificativas podem ser questionadas quando o procedimento possui finalidade terapêutica e integra o tratamento da obesidade ou de comorbidades associadas.
À luz do Direito do Consumidor e da legislação da saúde suplementar, é possível buscar a revisão da negativa e avaliar as medidas cabíveis para obter o acesso ao tratamento prescrito.
O relatório clínico elaborado pelo médico assistente é um documento essencial nesse processo, pois descreve o quadro de saúde do paciente e fundamenta a indicação terapêutica.
A definição do tratamento mais adequado ao paciente compete ao médico assistente, responsável pela avaliação clínica individualizada.
À operadora cabe analisar a solicitação conforme as normas regulatórias e critérios técnicos, não devendo substituir a conduta terapêutica por decisões meramente administrativas.
Em determinadas situações, a recusa de cobertura ou a interferência na indicação médica pode ser considerada abusiva, especialmente quando há justificativa clínica fundamentada.
A jurisprudência apresenta decisões favoráveis ao custeio do balão intragástrico quando demonstrada a necessidade do procedimento, mesmo diante de alegações como ausência no rol da ANS ou suposta finalidade estética.
Os tribunais também têm reconhecido o direito ao tratamento quando o dispositivo integra o preparo para cirurgia bariátrica ou o manejo da obesidade mórbida.
Confira dois exemplos, a seguir:
AGRAVO DE INSTRUMENTO – Ação de obrigação de fazer – Plano individual de assistência à saúde – Agravado que possui obesidade mórbida, sendo-lhe indicada a colocação de balão intragástrico, com internação em UTI – Negativa pela operadora de saúde – Tutela de urgência – Decisão que a concedeu – Insurgência da ré – Descabimento – Agravado que demonstrou que o tratamento se destina à preservação de sua vida – Rol de procedimentos da ANS não é exaustivo, sendo abusiva a negativa de cobertura quando houver expressa indicação médica – Inteligência da Súmula 102 desta Corte – Decisão mantida.
Apelação – Ação ordinária movida por pessoa portadora de "obesidade mórbida", que necessita ser submetida com urgência à implantação de "balão intragástrico endoscópico", para posterior realização de "cirurgia bariátrica" ("redução de estômago"). Demanda julgada procedente. Comprovação médica de que o autor é portador da doença mencionada, necessitando do procedimento cirúrgico indicado, bem como de que não dispõe de situação sócio-econômica que lhe permita arcar com o seu custo.
De modo geral, o entendimento judicial tem considerado que a cobertura pode ser devida quando há indicação médica fundamentada, finalidade terapêutica e comprovação da necessidade clínica do procedimento.
Quando há indicação médica e risco de agravamento do quadro clínico, é possível solicitar ao Poder Judiciário uma tutela de urgência (liminar) para viabilizar o acesso ao tratamento antes da decisão final do processo.
Para isso, é necessário obter um relatório médico detalhado que explique a necessidade do balão intragástrico e os riscos da demora no tratamento. Também é importante solicitar à operadora a negativa de cobertura por escrito, com a justificativa apresentada.
Com essa documentação, podem ser avaliadas as medidas judiciais cabíveis, incluindo a liminar. Esse tipo de pedido costuma ser analisado com prioridade pelo Judiciário e, dependendo das circunstâncias do caso, pode ser apreciado em curto prazo, permitindo o início do tratamento sem a necessidade de aguardar o término da ação.
>> Saiba mais sobre o que é liminar e o que acontece depois da análise da liminar.
Não é possível afirmar que uma ação judicial seja “causa ganha”, pois cada caso possui particularidades que influenciam o resultado. A análise das condições clínicas, da documentação médica, do contrato e das circunstâncias específicas é fundamental para avaliar a viabilidade do pedido.
Embora existam decisões judiciais favoráveis em situações semelhantes, apenas a avaliação individualizada do caso concreto pode indicar as reais possibilidades de êxito. Por isso, a orientação de um advogado especialista em Direito à Saúde é importante para compreender os caminhos disponíveis e os riscos envolvidos.
O exercício do direito de buscar o Poder Judiciário para garantir o acesso a um tratamento médico é assegurado pela Constituição Federal.
Em regra, o consumidor não pode sofrer penalidades por reivindicar seus direitos, e o cancelamento ou a rescisão unilateral do contrato pela operadora está sujeito a regras específicas e à vedação de práticas abusivas.
Caso existam dúvidas ou receios sobre as consequências da ação, a orientação jurídica adequada pode ajudar a esclarecer os direitos do paciente e as medidas de proteção previstas na legislação.
Diante da negativa, recomenda-se solicitar ao médico assistente um relatório clínico detalhado que descreva o quadro de saúde e justifique a necessidade do balão intragástrico no tratamento.
Também é importante reunir documentos que possam auxiliar na análise do caso, tais como:
Com essas informações, é possível avaliar as medidas cabíveis para buscar o acesso ao tratamento indicado.
Em determinadas situações, quando o paciente arca com os custos do balão intragástrico após a negativa de cobertura, pode ser possível buscar o reembolso dos valores gastos.
Os tribunais têm reconhecido o ressarcimento especialmente quando há indicação médica, urgência no tratamento e recusa considerada indevida.
Para isso, é importante guardar toda a documentação relacionada ao procedimento, incluindo relatórios médicos, comprovantes de pagamento e a negativa formal do plano de saúde.
O prazo para buscar o ressarcimento pode variar conforme o entendimento aplicado, por isso é recomendável avaliar a situação o quanto antes para verificar as medidas cabíveis.

Elton Fernandes, advogado especialista em Direito da Saúde, professor de pós-graduação em Direito Médico e Hospitalar da USP de Ribeirão Preto, da Escola Paulista de Direito (EPD) e do Instituto Luiz Mário Moutinho, em Recife, professor do Curso de Especialização em Medicina Legal e Perícia Médica da Faculdade de Medicina da USP, presidente da Comissão de Direito Médico e da Saúde da OAB de São Caetano do Sul e autor do livro "Manual de Direito da Saúde Suplementar: direito material e processual em ações contra planos de saúde".

ELTON FERNANDES SOCIEDADE DE ADVOGADOS
22.692.544/0001-02